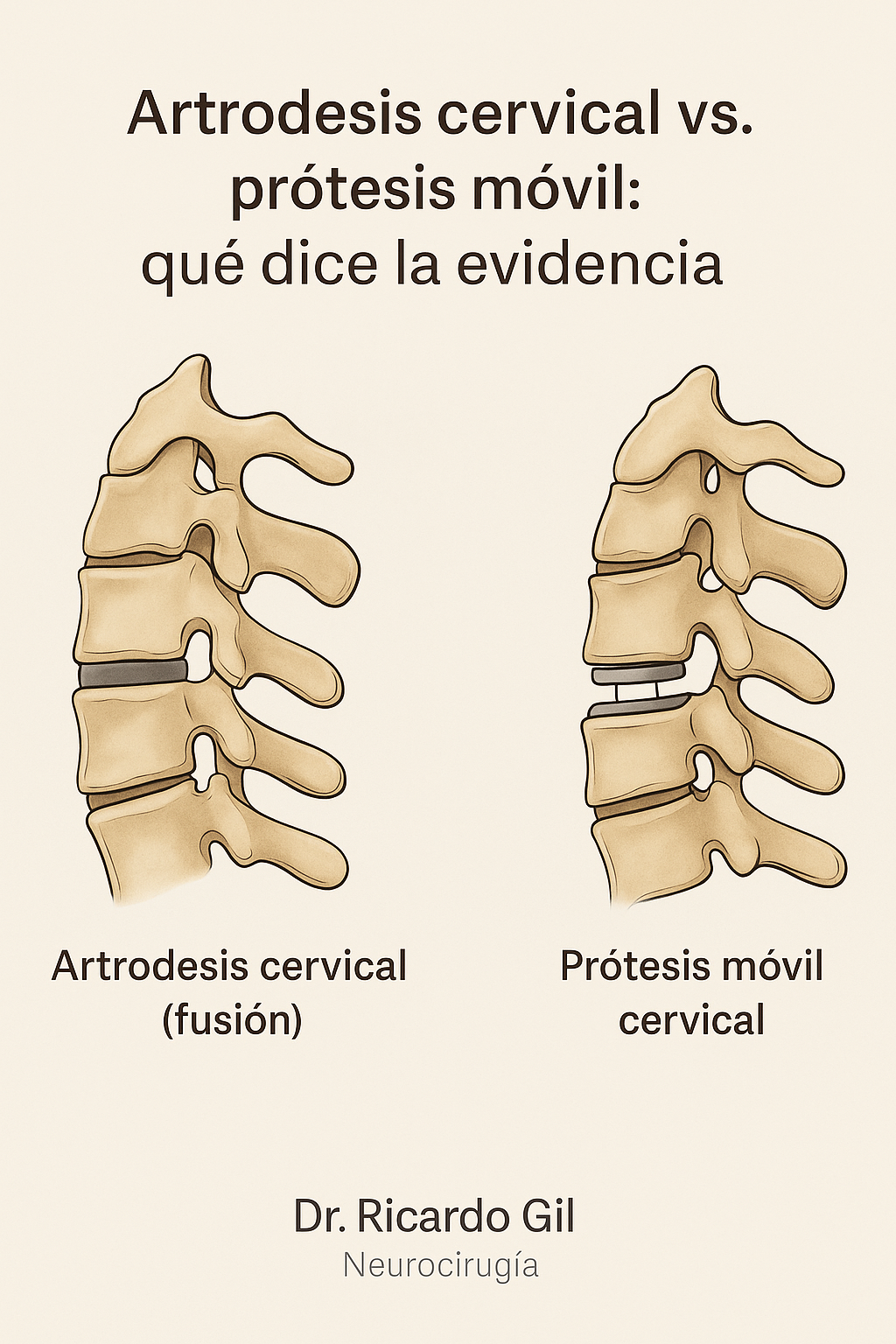
Artrodesis cervical vs. prótesis móvil: qué dice la evidencia
Dos técnicas, un mismo objetivo
¿Qué ocurre cuando un disco cervical deja de funcionar?
El disco intervertebral actúa como amortiguador y articulación entre las vértebras.
Con el tiempo, traumatismos o degeneración pueden generar
compresión radicular o medular, produciendo dolor cervical, irradiado al brazo, hormigueo o pérdida de fuerza.
Cuando el tratamiento conservador fracasa, la cirugía busca
descomprimir las estructuras nerviosas y estabilizar la columna.
1. Artrodesis cervical: la opción clásica y predecible
La
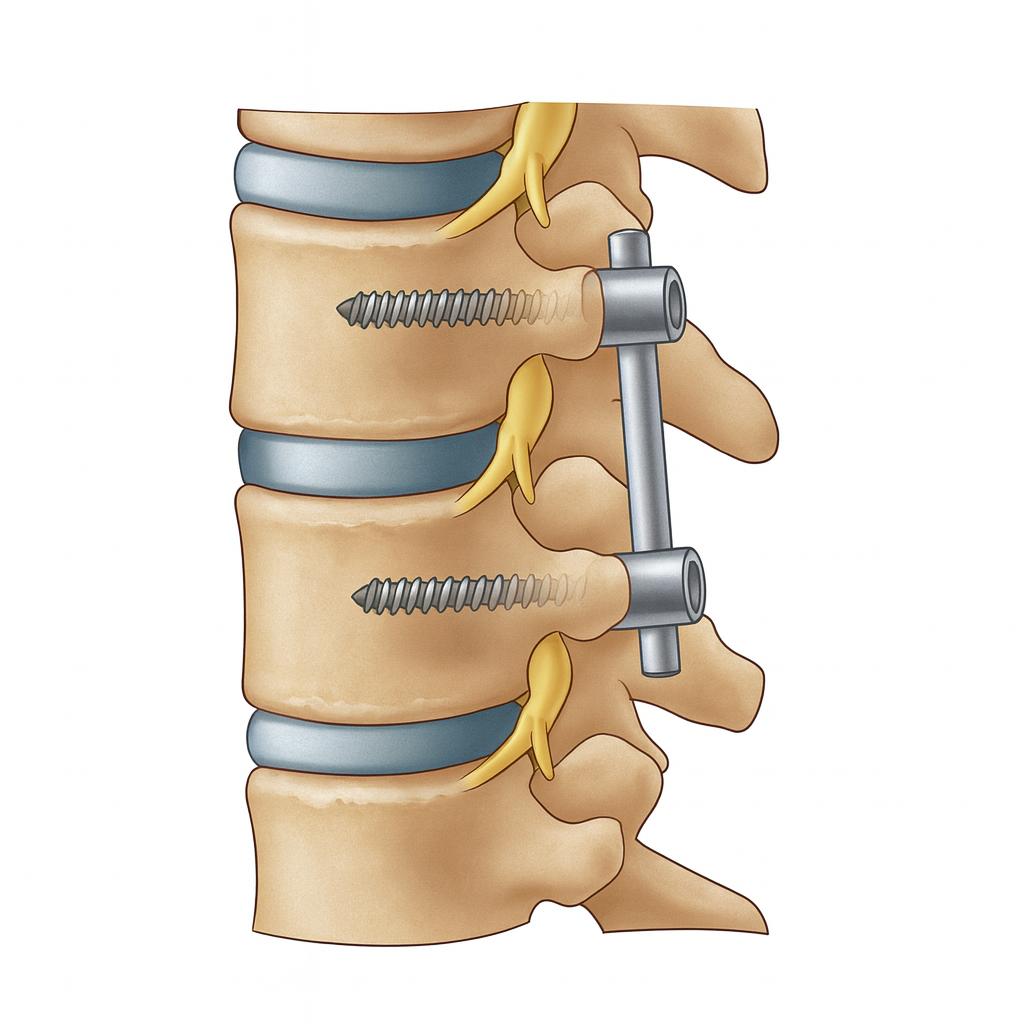
artrodesis (fusión) consiste en retirar el disco dañado y unir las vértebras adyacentes con un injerto óseo y en ocasiones una placa, para lograr una
fusión sólida.
Es la técnica con
mayor evidencia a largo plazo y constituye el
estándar de referencia en la mayoría de guías clínicas internacionales.
Ventajas principales
- Estabilidad inmediata: elimina micromovimientos dolorosos y reduce el riesgo de recidiva.
- Resultados consistentes: tasas de éxito > 90 % en alivio del dolor radicular y mejora funcional.
- Amplio rango de indicaciones: hernias cervicales, mielopatía degenerativa, espondilosis, fracturas, pseudoartrosis y reintervenciones.
- Control radiológico sencillo: integración ósea visible y predecible.
- Menor riesgo de complicaciones mecánicas (fractura o luxación protésica, desgaste del núcleo, etc.).
Aspectos a considerar
Sí, la fusión elimina el movimiento del segmento, y con el tiempo puede aumentar la carga sobre los niveles adyacentes. Pero los estudios más extensos demuestran que la incidencia real de degeneración adyacente sintomática es baja (8–12 % a 10 años) y suele ser multifactorial, más relacionada con el envejecimiento y la biomecánica global que con la fusión en sí.
2. Prótesis cervical móvil: la alternativa dinámica
La
artroplastia discal busca preservar el movimiento fisiológico del segmento mediante un implante que actúa como disco artificial.
Puede ser útil en pacientes jóvenes, sin artrosis avanzada ni inestabilidad, cuando solo uno o dos niveles están afectados.
Limitaciones
- Indicaciones muy selectivas: no apta para enfermedad multisegmentaria, cifosis, osteopenia o mielopatía avanzada.
- Mayor riesgo de formación de osteofitos heterotópicos (hasta 25 %), que con el tiempo pueden anular el movimiento.
- Coste superior y falta de seguimiento a largo plazo comparable con la artrodesis.
- En revisiones sistemáticas, la diferencia funcional con la fusión es pequeña o nula más allá de 5 años.
3. Evidencia científica actual
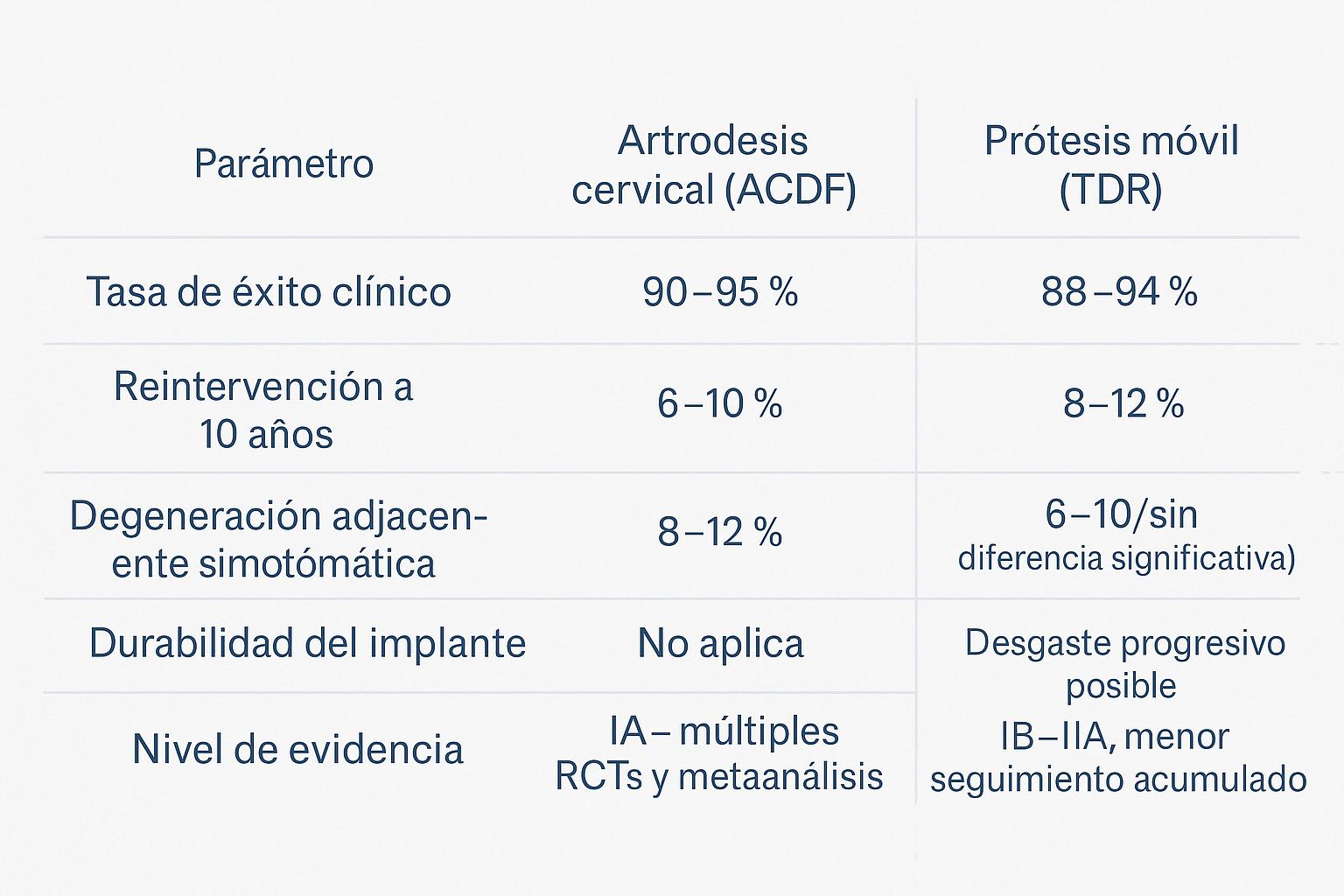
4. ¿Por qué la artrodesis sigue siendo la referencia?
Porque combina tres virtudes poco frecuentes en cirugía de columna:
seguridad, reproducibilidad y evidencia a largo plazo.
En manos experimentadas, ofrece
alivio sintomático duradero, mínima tasa de complicaciones y predicción fiable de resultados.
En pacientes con patología multisegmentaria, osteofitos marginales, cifosis o factores de riesgo óseo, la
artrodesis sigue siendo la opción más coherente biomecánica y clínicamente.
Conclusión
La innovación es esencial, pero en cirugía cervical la prudencia lo es aún más.
Las prótesis aportan un enfoque interesante en casos muy concretos, pero
la artrodesis continúa siendo el tratamiento de referencia por su solidez, su respaldo científico y su capacidad para resolver el dolor y estabilizar de forma duradera.
La decisión final debe tomarse
de manera individualizada, tras una valoración neuroquirúrgica experta y un análisis detallado de la anatomía, la edad y las expectativas del paciente.
Referencias
- Mummaneni PV, Burkus JK, et al. Clinical and radiographic analysis of cervical disc arthroplasty compared with allograft fusion: 10-year results. J Neurosurg Spine. 2020;33(4):403–411.
- Wu AM et al. Artificial cervical disc replacement versus fusion for cervical degenerative disc disease: a systematic review and meta-analysis. Eur Spine J. 2023;32(2):234–249.
- Gornet MF et al. Long-term outcomes of cervical disc arthroplasty vs anterior cervical discectomy and fusion: a meta-analysis of randomized controlled trials. Spine J. 2022;22(8):1221–1234.
- Hilibrand AS, Carlson GD, et al. Adjacent segment degeneration following cervical arthrodesis. J Bone Joint Surg Am. 1999;81(4):519–528.
- Fehlings MG et al. Cervical spondylotic myelopathy and radiculopathy: evidence-based management. Spine (Phila Pa 1976). 2017;42(Suppl 10):S1–S6.